Séance du vendredi 28 novembre 2014 - Responsable scientifique : Frédéric Raux
La dentisterie adhésive est aujourd’hui omniprésente dans nos cabinets. Qu’il s’agisse de technique directe ou indirecte, la finalité du traitement restaurateur proposé reste son intégration biologique, fonctionnelle, et esthétique. Bien que les matériaux proposés soient de plus en plus performants, les échecs subsistent quelle que soit la technique choisie. Sensibilités postopératoires, nécroses, points de contact inefficaces, problème de teinte, de formes, de joints colorés ou encore de décollements spontanés sont autant de problèmes auxquels s’expose chaque praticien.
Le Pr Annie Saint-Georges (Université de Montréal, Québec, vice-doyenne, chef de service), le Dr Marie Clément (UFR de Lyon, AHU) et le Pr Alain Vanheusden (Université de Liège, Belgique, chef de service), sous la direction du Dr Frédéric Raux (Paris), ont proposé une séance axée sur la compréhension des matériaux utilisés et l’importance du respect strict des techniques mises en œuvre.
Avec l’évolution des matériaux de reconstitutions, il est souhaitable aujourd’hui d’utiliser les résines composites. En effet, bien que leur longévité soit comparable à celle des amalgames, elles offrent un renforcement au niveau de la dent dès que leur mise en œuvre se fait de façon adéquate. Les inconvénients majeurs restent encore les 1 à 5 % de contraction de polymérisation et le comportement différentiel d’un collage sur l’émail et la dentine. L’adhésion à l’émail mordancé à l’acide ortho-phosphorique crée un lien fort et durable dans le temps et prévisible dès que les conditions de travail sont respectées. Quant à l’adhésion à la dentine, elle représente toujours un défi, car sa structure humide (pour une résine de nature hydrophobe), son vieillissement ou son caractère réactionnel sont autant de substrats différents sur lesquels il faut réussir à coller avec la même efficacité. On sait que la qualité de cette adhésion varie également en fonction du système adhésif choisi, mordançage total, auto-mordançant ou mordançage sélectif. Mais cette conférence montre que, quel que soit le système utilisé, il est absolument recommandé de mordancer l’émail.
Dans le secteur postérieur, les échecs majoritairement rencontrés dans les reconstitutions directes sont des difficultés à adhérer à la dentine donc de longévité du composite, des problèmes de sensibilités postopératoires et de points de contact. Pour limiter les sensibilités, il faut alors dans premier temps identifier le parcours de la dent (fêlures, fractures, nombre de restaurations reçues) car la dentine change de structure en fonction de son passé, localiser les marges périphériques (sur de l’émail ou du cément), vérifier son instrumentation rotative de façon à éviter un échauffement ou une pression exagérée qui semble modifier également la dentine qui devient alors moins réceptive au collage. Le champ opératoire est bien entendu de rigueur, car l’aspiration réalisée par l’assistante ne remplace aucunement une digue capable de prévoir la remontée du fluide sulculaire. En cas de collage sur le cément, cette digue est aussi indispensable et, pour plus de sécurité, une technique sandwich utilisant un ciment verre ionomère modifié par adjonction de résine permet d’éviter la contamination de la cavité par l’humidité. Le respect strict du protocole de collage et de la technique d’insertion du composite supprime les douleurs postopératoires. Une application de composite par couche oblique de 2 mm ou une application horizontale en berceau diminuent le stress et les contractions de polymérisation. Il convient d’éviter les lampes lasers ou à plasma qui offrent des polymérisations très intenses et courtes, car elles ne permettent pas au composite de former des chaînes de polymérisations et de dissiper les stress. La mise en place de composite fluide en fond de cavité permet d’éviter l’incorporation de bulles d’air.
La création d’un point de contact aux formes et volumes adéquats est tous les jours un défi. Beaucoup de systèmes de matrices existent et chaque praticien devrait en avoir plusieurs afin de s’adapter aux différentes situations cliniques (formes et hauteur de point de contact), le choix du composite n’influençant en rien la qualité du point de contact.
Dans le secteur antérieur, les échecs majoritairement rencontrés dans les reconstitutions directes sont de deux ordres : mécaniques et esthétiques.
Dans le premier cas, la dégradation du composite ou son décollement peuvent être évités grâce au choix judicieux d’un adhésif spécifique au secteur antérieur et un respect rigoureux des procédures cliniques comme déjà expliqué précédemment.
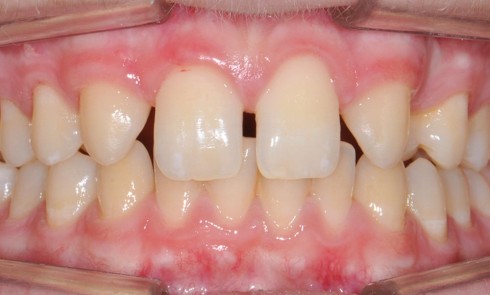
Les échecs esthétiques sont constitués par des problèmes de couleur, de forme, d’état de surface ou encore de visibilité du joint.
Une analyse préclinique rigoureuse est donc essentielle et un protocole clinique en sept étapes est proposé :
1. L’analyse préopératoire : de la forme, de l’état de surface de la dent : macro et micro-géographie qui modifient la luminosité de la dent, de la couleur (saturation, luminosité, intensifs ou opalescences) et des caractérisations de la dent à restaurer (fêlures et ligne incisale).
2. Le choix des matériaux de reconstitution ou choix de masse de préférences fluorescentes pour la dentine.
3. L’isolation de la dent avec mise en place d’une digue clampée au niveau des prémolaires avant même toute préparation pour augmenter le confort et la visibilité du travail.
4. La préparation de la dent, qui permet entre autres d’assurer les lignes de transition. Un joint à 90° en palatin et en proximal permet une finition nette. La limite vestibulaire doit être chanfreinée à 45° sur 1 à 2 mm sans quoi le composite se dégradera plus rapidement, laissant apparaître une recoloration des joints marginaux.
5. La procédure adhésive recommandée est un système de mordançage rinçage à l’acide ortho-phosphorique à 37 %, associé à un primer frotté 20 secondes puis un bonding polymérisé pendant 20 secondes. L’utilisation astucieuse d’une bande de téflon placée sur les faces proximales des dents adjacentes permet de les protéger.
6. La stratification anatomique qui peut suivre les recommandations de techniques de Lorenzo Vanini ou la stratification anatomique de Dietschi.
7. La finition est essentielle. Les strips abrasifs permettent de retoucher les faces proximales sans les aplanir. Les états de surfaces très marqués peuvent être travaillés aux fraises en carbure de silicium sur contre-angle bague verte. Accorder du temps au brillantage et polissage final améliore le rendu définitif.
Enfin, dans les cas de reconstructions antérieures volumineuses, il est conseillé de passer par une étape faisant appel au prothésiste pour la réalisation d’un wax up et d’une clé en silicone. Même si cela paraît un peu fastidieux, il en ressort un gain de temps final, un succès esthétique et une pérennité du traitement assurée.
Concernant les restaurations indirectes dans le secteur antérieur de type facettes, plusieurs complications sont observables. Et si décoloration des marges, décollement ou fêlures entrent dans cette catégorie, c’est bien la fracture de la facette qui est la cause majeure d’échec. Ce n’est pas le matériau de la facette qui est en cause, mais bien son processus d’assemblage. Trois principes sont ici à respecter pour garantir le succès thérapeutique. Le premier concerne la réduction tissulaire guidée. Les wax up puis les mock up réalisés sont obligatoires afin de limiter les épaisseurs de préparation car un collage sur l’émail reste plus efficace qu’un collage sur la dentine, le principe de « No Prep » (développé par Pascal Magne) étant au maximum à appliquer si le cas le permet.
Après la préparation pour facette, et dans le cas où de la dentine est exposée, le scellement dentinaire immédiat, avant la prise d’empreinte, est proposé pour améliorer le collage des restaurations indirectes tout en protégeant la dentine au cours de la temporisation.
Vient ensuite le protocole de collage. A ce jour, il existe des coffrets types de collage light cure ou dual cure qui n’offrent cependant pas une stabilité dans le temps comparable à un vrai composite de collage. Des composites de restaurations sont tout à fait utilisables à condition de les réchauffer pour les ramollir et d’augmenter leur temps de polymérisation. Comme décrit précédemment, les processus de collage devront se faire sous digue en se référant strictement aux recommandations des fabricants.
Concernant les reconstitutions indirectes du secteur postérieur, les mêmes principes que ceux précédemment exposés s’appliquent. Ce n’est pas l’épaisseur de la céramique qui occasionne la fracture de la reconstruction, mais bien la nature de la céramique choisie, le substrat collé (émail ou dentine) et la nature du matériau d’assemblage qui devra être adapté à la céramique. On suit donc les mêmes principes de préparation de la dentine exposée et du respect du protocole de collage avec composite de restauration préférentiellement. Cependant, des considérations biomécaniques s’ajoutent ici. Un collage amélaire tolère parfaitement bien une faible épaisseur de céramique ; dès lors que le collage se fait sur de la dentine, la céramique devra au moins avoir une épaisseur de 1,5 à 2 mm. Il est également noté qu’il faut, dans la mesure du possible, décaler les limites des préparations des points de contact occlusaux (3/10e de mm de décalage au minimum de l’impact occlusal) en OIM ou lors des trajets fonctionnels. Les préparations restent guidées par l’atteinte tissulaire et/ou l’obturation existante et toute réduction supplémentaire doit se faire dans l’objectif préventif de la fracture. Le recouvrement cuspidien diminuant par 6 le nombre de fracture. Les préparations réalisées présentent le moins de relief possible, car la céramique ne tolère pas les angles vifs. Enfin, l’assemblage nécessitant la mise en place de la digue, une élongation coronaire ou une élévation des marges au composite (si cette dernière ne peut être réalisée), est nécessaire afin d’éloigner les bords de la préparation du fluide sulculaire.
La dentisterie adhésive constitue une nouvelle donne dans l’arsenal thérapeutique du chirurgien-dentiste et les techniques de prothèse conventionnelles voient donc aujourd’hui leurs indications diminuer au profit de reconstructions plus respectueuses de l’organe dentaire. La fiabilité des matériaux laisse chaque jour entrevoir de nouvelles indications et techniques pour reconstruire les dents délabrées. La mise en œuvre de ces thérapeutiques nécessite une parfaite analyse de la situation, maîtrise des protocoles et des matériaux pour fiabiliser les résultats cliniques obtenus sur le long terme.












Commentaires